
こんにちは、男児の母(@chi31123306)です。
膿疱性乾癬の息子の闘病ログを書いています。
今回は膿疱性乾癬の前兆~退院までのお話です。
なお、ここからは息子の肌の写真を掲載しています。
見るに堪えないかたはそっと閉じてください。
初めから読む方はこちらからご覧ください↓
読みやすいように、以下の通りの表示を行っています。
小児科に関しての状態・治療・検査はこのような表示にしてます。
皮膚に関しての 状態・治療・検査 はこのような表示にしてます。
転院と経過(①のつづき)
2月、膿疱性乾癬の前兆
2月に入ると、耳の裏・首回り・両脇の皮膚が荒れてきました。
状態
発疹が多数発生。
治療
ロコイド(ステロイド)処方。
数日経っても、荒れは一向に治らず、広がっていきました。
状態
発疹は次第にジュクジュクし、範囲は広がっていった。
治療
ジュクジュクしている場所へは乾燥を促すため、亜鉛華単軟膏を処方。

小児科の先生の処方で回復へ向かわなかったため、皮膚科の先生に診てもらうことに。
状態
顔もおしりも荒れてきた。ジュクジュクはびらんと言う。発疹は膿だったようで、膿疱と言う。
治療
びらんには亜鉛華単軟膏を。膿疱にはロコイドを使用。
検査
膿疱は培養検査→無菌性の膿疱だった。
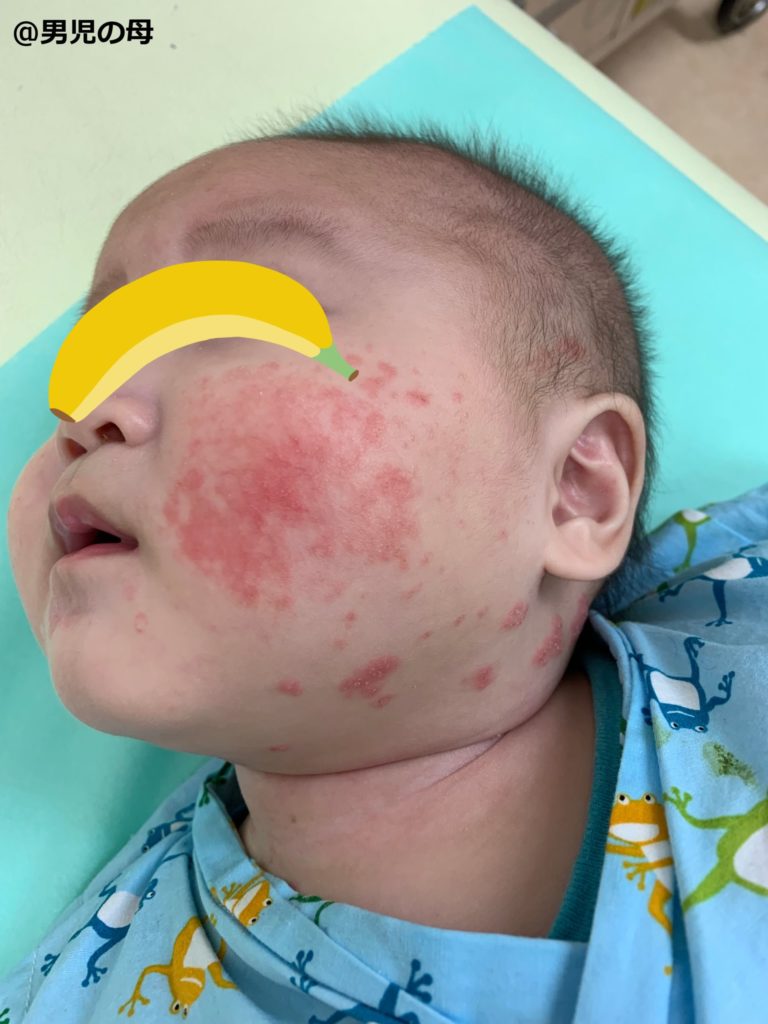
皮膚科の先生は全身の写真を撮影して、「あまり見たことのない皮膚病」だと言いました。
そして月1回のレントゲンでは肺に変化がありました。
状態
レントゲンで肺の影が薄くなったよう。
治療
酸素低下はしなくなったが、継続して夜だけモニターを付ける。
肺の影が薄くなったことで、退院に向けて少しずつ外の空気に慣れるよう、人が少ない時間帯に小児病棟から出て病院内を散歩できるようになりました。
一方、皮膚は悪化の一途を辿っていました。
状態
回復傾向がなく、むしろ悪化。薬の時間は痛くて泣き叫ぶようになる。沐浴は好き。
検査
皮膚生検を検討することに。

毎日、薬の時間に泣き叫ぶ息子を見ていました。
なんでもいいから良くなってほしい一心で、皮膚生検をすることにしました。
生検とは
「生体検査」の略。
引用:「病院の言葉」を分かりやすくする提案より
患部の一部をメスや針などで取って、顕微鏡などで調べる検査です。
3月、遺伝子検査の結果
3月に入ると、さっそく皮膚生検を行いました。
膿疱がある箇所を部分麻酔し、皮膚を3~4㎜²切り取り、1針縫いました。
皮膚生検の結果待ち中に、他大学へ検査に出していた遺伝子検査の結果が来ました。
11月に血液を送ってからの結果報告でした。
遺伝子検査結果
「遺伝性間質性肺炎ではない」と結果が出ました。
遺伝性は間質性の肺炎の中で最も重症化しやすいため、避けられたことは良かった。
CT
前回のレントゲンでは少し回復していることが分かったが、CTでは出生後と今と比べると影がほとんどない。確実に回復傾向にある。
遺伝性でないことは検査で分かり、CTで回復傾向だということも分かりましたが、原因は依然として分かりませんでした。
最後の手段として肺生検を持ちかけられ、小児科Dr.と小児外科Dr.から説明を受けました。
肺生検について

原因は知りたいが、回復傾向にある今、肺生検はしなくていいかもしれない。
病名や原因が分かったところで、症状が悪化したときの対処は同じで、酸素吸入かステロイド点滴をするしかない。

生検のほとんどは臓器に針を刺して組織片を取るが、肺生検は肺に穴が開くため、開胸して肺の一部を切り取らないといけない。
リスクが高く、乳児の肺生検の実績がない。
回復傾向にあるため、生検後に容体が変わらないとは断言できない。
私と夫は以上の話から、「肺生検は実施しない」と決断しました。
決定的な言葉としては小児外科Dr.の「自分の子だったら肺生検は見送る」という言葉があったからです。
病名や原因は知りたかったものの、今の良い肺の状態を保つのがベストだと思いました。
そして、肺の状態は良いため、小児科の先生と退院の目安を4月上旬と決めました。
一冬越え、やっとの思いでした。
全ては肺のため。風邪をひかないための入院が終わろうとしていました。
すると、退院の予定を決めた矢先、皮膚がさらに悪化。
膿疱症の疑いからの発熱
皮膚生検結果
「膿疱症の疑い」とされました。
小児では稀な病気で、この大学では初めてだと言われました。
状態
体の8割以上が赤くなり、膿疱が出ている。
とにかく痛がる。脇も股も痛いから抱っこで泣くほど。
赤い部分は浮腫んできた。
治療
皮膚科の先生処方。
首から上をロコイド。上半身はリンデロン。下半身はビタミンⅮ3軟膏+プロペト。
ビタミンD3軟膏で効果があるのかを下半身だけで検証するため。

膿疱症と言われてから2日後、発熱。
ビタミンⅮ3軟膏+プロペトを塗ると、膿疱部分が赤黒く変色。
そして、体の膿疱の広がりの早さや発熱があったため疑問に思いながら発熱は続いた。
膿疱性乾癬の診断と治療
発熱して3日目。
小児科Dr.と皮膚科Dr.からの病状と治療方針の説明がありました。
- 高熱を伴うことから「膿疱性乾癬」と思われる。
- 小児の第一選択薬として免疫抑制剤のシクロスポリン(通称:ネオーラル)の内服を行う。
- 内服は1日2回。
- 薬の吸収の個人差が大きい薬剤となるため、随時血中濃度を測定する。
- 副作用
・感染しやすくなる。
・稀に急性腎障害になる可能性がある。
・高血圧になりやすい。 - 柑橘類(特にグレープフルーツ)は控える。
- 服用中は生ワクチンが接種できない。(MR、水痘、ムンプス等)
ここで初めて、膿疱性乾癬である可能性が出て、またその病気が難病であることを知りました。
その夜、初めてネオーラル(以降、シクロスポリンは通称のネオーラルと呼びます)を内服しました。
状態
発熱3日目。体中痛くて動けなくて、寝返りもしない。
治療
ネオーラル内服開始。
ネオーラル内服液 1日0.3ml(1回0.15ml)からの治療を始めました。
すると、翌朝高熱から微熱まで下がりました。
状態
発熱から6日後。
発熱5日間を乗り越え、解熱。熱も浮腫も引いてきて、手と足は動かせるように。
皮は剥がれ、きれいな肌が見えてきました。
離乳食は進まず、2口。ミルクも1回につき100ml飲まない時もあったが、徐々に食欲が戻りました。
治療
ネオーラル内服は1日0.3mlで継続。
外用薬は首から上をロコイド。首から下をアンフラベートに。

解熱して、小児科Dr.と皮膚科Dr.からお話がありました。
難病「膿疱性乾癬」の診断基準の重症度を満たしているため、小児慢性特定疾患の申請を行うことになりました。
生後6か月、風邪をひかないための入院がこうなるなんて。
当時の息子の医療費は、肺の治療なしでも4万超えでした。
長い入院生活で、生活費は削られ、小児慢性でも特別児童手当でも該当するならしてほしいと心の隅で思っていました。
しかし、いざ難病だと突きつけられると「普通に生きられないかもしれない」と思っては心苦しくなりました。
こんな体に産んでしまった息子への罪悪感。
息子の未来への不安。
家族の心配。
経済面の問題。
さまざまなことが頭をよぎりました。
この脱皮のようなことは何回、何年続くのだろう。
膿疱性乾癬とは
急激な発熱とともに全身の皮膚が潮紅し、無菌性膿疱が多発する稀な疾患である。
引用:小児慢性特定疾病情報センター 膿疱性乾癬(汎発型) より
急性期症状は、前駆症状なしに灼熱感とともに紅斑を生じる。多くは悪寒・戦慄を伴って急激に発熱し、全身皮膚の潮紅、浮腫とともに無菌性膿疱が全身に多発する 。
慢性期には、尋常性乾癬の皮疹や、手足の再発性膿疱のほか、非特異的紅斑・丘疹など多様な症状を呈する。
心配は尽きません。
でも、息子は無垢な笑顔で笑いかけてくれます。
私が息子を守らなければ。
何があっても味方でいなければ。
そう思いました。
膿疱性乾癬を知りたい方↓
次回、膿疱性乾癬の診断後~退院まで。

最後まで読んでくださり、ありがとうございました。
闘病ログは随時更新しますので、次回も是非読んで下さいね!



